Ирина Брагина, дерматокосметолог, физиотерапевт ГК «СпортМедИмпорт».
Фракционный фототермолиз, который появился на рынке лазерных технологий несколько лет назад, остается самым перспективным направлением в эстетической лазерной медицине. Об этом можно судить не только по количеству публикаций в научной литературе, но и по числу новых фракционных установок, которые предлагают производители.
 Популярность лазерных и световых методов омоложения кожи растет на глазах. И хотя их эффективность не столь высока, как у хирургической коррекции, они дают хорошие результаты при омоложении кожи с незначительной или умеренной дряблостью. К тому же у них есть важное преимущество — отсутствие периода реабилитации. Дряблость кожи обусловлена и физиологическим, и фотостарением. Физиологические возрастные изменения заключаются в истончении эпидермиса, дермы и подкожной жировой клетчатки.
Популярность лазерных и световых методов омоложения кожи растет на глазах. И хотя их эффективность не столь высока, как у хирургической коррекции, они дают хорошие результаты при омоложении кожи с незначительной или умеренной дряблостью. К тому же у них есть важное преимущество — отсутствие периода реабилитации. Дряблость кожи обусловлена и физиологическим, и фотостарением. Физиологические возрастные изменения заключаются в истончении эпидермиса, дермы и подкожной жировой клетчатки.
К гистологическим особенностям фотостарения относят снижение содержания коллагена, беспорядочность ориентации его волокон, а также появление ненормальных скоплений эластичных волокон в поверхностных слоях дермы. Непрерывное развитие технологий и совершенствование протоколов лечения, возможно, позволят повысить эффективность процедур в соответствии с растущими требованиями к средствам неинвазивной подтяжки кожи.
Лазерные нефракционные технологии омоложения кожи
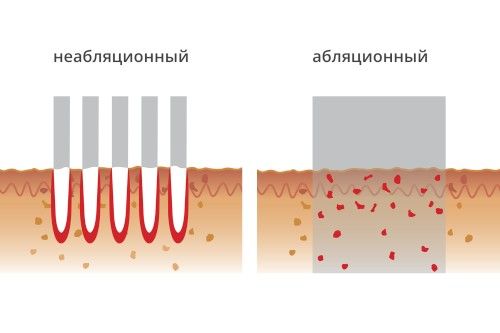
В современной косметологии лазеры применяются, во-первых, для коагуляции и испарения мягких тканей, во-вторых, для стимуляции в тканях обменных процессов. С помощью лазерного луча (определенной длины волны) можно индуцировать нагревание строго определенных структур кожи, концентрируя на малом участке достаточно большую энергию и весьма точно управляя этой энергией. В отличие от обычного света, состоящего из лучей разной длины волн, лазер производит свет определенной длины волны, поэтому при его воздействии на кожу нагреваются главным образом те структуры (хромофоры), максимальный спектр поглощения которых соответствуют длине излучения лазера. Лазерные технологии, применяемые в косметологии, разделяются на абляционные и неабляционные.
При назначении лечения врач обязан принять во внимание клиническую картину, состояние пациента, исключить наличие склонности к образованию рубцов, а также применение изотретиноина (роаккутана) в течение последних 6 месяцев.
Лазерная абляция
Для поверхностной работы лазером по мягким тканям используются длины волн, поглощаемые молекулами воды, что и определяет характер воздействия. В абляционных лазерах чаще всего в качестве источника излучения применяют диоксид углерода и эрбий (например, С02 лазер, 10 600 нм и Ег:YAG, 2964 нм). При воздействии такими лазерами (С02; Ег:YAG; Еr:YSSG; НО:YAG) возникает явление селективного фототермолиза: энергия поглощается одним хромофором — водой и преобразуется в тепло.
Использование эффекта селективного фототермолиза позволяет проводить различные процедуры с четко определенной глубиной проникновения. Мощность излучения этих лазеров составляет от 1 до 1000 Вт, а длительность импульса — не более 1000 мкс. В этом случае — при лазерном пилинге, лазерной шлифовке кожи — излучение послойно дегидратирует и испаряет мягкие ткани (чаще всего различные слои эпидермиса).
 При традиционном тотальном лазерном абляционном воздействии, когда удаляется вся поверхность кожи в месте лечения, ре-эпителизация осуществляется из оставшихся эпидермальных врастаний и краев зоны повреждения. Заново сформировавшийся после абляции эпидермис обладает всеми свойствами обновленной ткани, кожа на вид становится молодой, блестящей и упругой, исчезают мелкие морщины.
При традиционном тотальном лазерном абляционном воздействии, когда удаляется вся поверхность кожи в месте лечения, ре-эпителизация осуществляется из оставшихся эпидермальных врастаний и краев зоны повреждения. Заново сформировавшийся после абляции эпидермис обладает всеми свойствами обновленной ткани, кожа на вид становится молодой, блестящей и упругой, исчезают мелкие морщины.
Несмотря на высокую эффективность, абляционные методы не лишены недостатков. Так как толщина эпидермиса неодинакова на разных участках кожи и зависит от возраста пациента и других параметров, то при проведении лазерной шлифовки есть риск повреждения базального слоя эпидермиса на протяженном участке, что может привести к формированию рубца. Процедура лазерной абляции иногда проводится под наркозом, лечение подразумевает длительный период реабилитации (до 6 недель) в зависимости от глубины повреждения. На месте проведения шлифовки вероятно развитие гипер- и гипопигментации.
Неабляционное лазерное омоложение (НЛО) – это процесс, при котором световая энергия используется для контролируемого термического воздействия на отдельные компоненты дермы без повреждения эпидермиса с целью устранения возрастных изменений кожи (в том числе морщин), а также изменений, связанных с воздействием окружающей среды.
Омоложение происходит в результате стимуляции образования нового коллагена и синтеза внеклеточной матрицы. Неабляционное омоложение должно также обеспечивать устранение вторичных признаков возрастных изменений кожи, не являющихся исключительно структурными (поверхностной диспигментации, телеангиэктазий, гирсутизма, розацеа).
Таким образом, существует два вида НЛО: один рекомендуется при инволюционно-дистрофических изменениях кожи, структурных нарушениях в коллагене и соединительной ткани и направлен на уменьшение морщин, пор, эластоза, другой — при сосудистых, пигментных и воспалительных явлениях. Технологии НЛО используют кожные хромофоры в качестве очагов термического повреждения, вокруг которых стимулируется выработка нового коллагена. В настоящее время известны и другие механизмы действия фотоомоложения. Воспалительные цитокины, выделяющиеся нейтрофилами в результате повреждения или некроза клеток, являются признаком заживления раны.
Они влияют на продукцию фибробластами таких белков внеклеточной матрицы, как коллаген Ш-1 типа, фибронектин, декорин. Одновременно вырабатываются кожные ферменты, в частности матриксная металлопротеиназа (ММП), которые разрушают часть образующегося коллагена и другие компоненты внеклеточной матрицы, что способствует ремоделированию ткани. Например, коллагеназа (ММП-1) препятствует чрезмерному образованию коллагена I типа, что, предположительно, увеличивает относительную долю коллагена других типов, не образующих фибрилл и повышающих эластичность кожи.
 При НЛО наиболее часто применяется излучение лазеров видимой и инфракрасной (ИК) части спектра. К первой группе относятся Nd:YAG и Nd:YVO4 лазеры с удвоением частоты, КТР-лазер (зеленое излучение, 532 нм); импульсный лазер на красителях желтое излучение, 585-595 нм); рубиновый лазер (680 нм). Их излучение преимущественно поглощается гемоглобином и меланином. Эти лазеры в основном используются для лечения вторичных возрастных изменений (телеангиэктазий, пигментации, гирсутизма, акне).
При НЛО наиболее часто применяется излучение лазеров видимой и инфракрасной (ИК) части спектра. К первой группе относятся Nd:YAG и Nd:YVO4 лазеры с удвоением частоты, КТР-лазер (зеленое излучение, 532 нм); импульсный лазер на красителях желтое излучение, 585-595 нм); рубиновый лазер (680 нм). Их излучение преимущественно поглощается гемоглобином и меланином. Эти лазеры в основном используются для лечения вторичных возрастных изменений (телеангиэктазий, пигментации, гирсутизма, акне).
Вторая группа — диодные лазеры (длина волны излучения 800-950 или 1450 нм); Nd:YAG и Nd:YVO4 лазеры (1064 нм); Nd:YAG лазер (1320 нм); Ег:glass лазер (1540 нм). Их инфракрасное излучение поглощается в равной мере гемоглобином, меланином и водой (с увеличением длины волны доля поглощения излучения водой существенно возрастает). Применяются эти лазеры для термического повреждения дермы и запуска реакции неоколагеногенеза. К механизмам повреждения коллагена, ведущего к заживлению раны, относят поглощение света отдельными хромофорами ткани и неспецифическое нагревание воды, окружающей коллаген, на различной глубине в зависимости от показателей поглощения и рассеяния луча.
Лазеры, испускающие свет в видимом или близком ИК-свете, воздействуют на гемоглобин и меланин с термическим повреждением сосудов дермы и денатурацией коллагена вследствие проведения тепла от хромофоров ткани.
Последующая воспалительная реакция вызывает сложный процесс перестройки коллагена с вовлечением металлопротеиназ матрикса, даун-регуляцией ингибиторов металлопротеиназ матрикса, индукцией миофибробластов и отложением нового коллагена. В результате этих процессов восстанавливается нормальная архитектура коллагена и эластина дермы. ИК-излучение слабо поглощается водой, поэтому луч проникает глубже и вызывает изменение коллагена, обеспечивая объемное нагревание соответственно глубине проникновения луча. Такое «мягкое» нагревание требует относительно большой продолжительности импульса и применения сложных методов охлаждения эпидермиса во время воздействия лазера.
Возможность точно управлять температурой и глубиной термического повреждения привела к разработке различных аппаратов, способных обеспечить пространственное управление воздействием тепла в дерме на различной глубине и ширине. Несколько процедур с применением аппаратов для глубокого нагревания воды, содержащейся в дерме, обеспечивают подтяжку кожи на 1-3 мм. Для выбора конкретного лазера необходимо знать, какое влияние на ткани оказывает его излучение. Зная мощность излучения, хромофор, которым поглощается энергия (гемоглобин, меланин, вода или все они вместе), а также диаметр пятна и параметры импульса, врач может выбрать наиболее подходящую лазерную систему для каждого конкретного случая (табл.).
Например, невозможно устранить пигментированное образование лазером с длиной волны 1450 нм, так как в этом случае энергия излучения преимущественно поглощается водой, а не меланином. Обработка кожи неабляционным лазером достаточно безопасна, период реабилитации минимален. Но для устранения пигментных и сосудистых косметических дефектов часто приходится повторять эту процедуру несколько раз. Успешность лазерной коррекции зависит и от правильного (с учетом показаний) отбора пациентов и от того, насколько реалистичны их ожидания. Неабляционное омоложение кожи лазерами и источниками широкополосного света лучше всего подходит для пациентов с незначительной или умеренной дряблостью кожи без чрезмерной утраты объема тканей: большой дефицит объема мешает объективному восприятию результатов коррекции.
Применение для НЛО ближнего ИК-диапазопа наиболее эффективно, когда нужно разгладить мелкие и средние морщины, улучшить тонус кожи, подчеркнуть контуры нижней челюсти и шейно-подбородочный угол, удалить телеангиэктазии (если и возникают осложнения, то минимальные). Пациентам с более значительной дряблостью кожи лучше всего подойдет воздействие источниками ИК-излучения среднего диапазона. Если говорить о неинвазивной коррекции кожи на различных участках тела, то перечисленные здесь методы позволяют повысить тонус дряблых мягких тканей и улучшить текстуру кожи. Хотя такое лечение дает менее выраженный эффект, чем более агрессивные хирургические и лазерные косметические вмешательства, оно почти не требует восстановительного периода.
Трудоспособность после процедуры восстанавливается быстро (1-2 дня). К тому же неабляционное лазерное омоложение — процедура практически безболезненная, хорошо переносится пациентами, поэтому нет необходимости в местной анестезии. Сохранение барьерной функции кожи после лечения можно объяснить отсутствием выделений и образования струпов. Риск явного инфицирования кожи минимизирован.
Однако нужно помнить о том, что при чрезмерном избытке кожи эффект подтяжки и изменение контуров лица могут оказаться недостаточно выраженными и, следовательно, вызвать неудовлетворительную оценку у пациента. Для того чтобы пациент остался доволен результатами процедуры, необходимо предупредить его о том, что эффективность неинвазивной процедуры ниже, чем у операции.
Важно довести до его понимания, что независимо от применяемого источника энергии — лазера или источника света — процесс перестройки коллагена занимает определенное время, поэтому видимые изменения в виде подтяжки кожи проявляются спустя 3-6 месяцев после процедуры. До и после лечения проводят фотографирование (снимки в стандартных проекциях), что обеспечивает объективное восприятие достигнутого результата.
| Вид возрастного изменения | Рекомендуемый тип лазер (длина волны излучения) |
|---|---|
| Телеангиэктазии | Nd:YAG и Nd:YVO4 с удвоением частоты, КТР(532 нм) |
| Пигментация | Рубиновый (680 нм), александритовый (755 нм) |
| Неглубокие морщины | Nd:YAG (1064 нм) диодный (810 нм) |
| Морщины средней глубины | Nd:YAG (1064 или 1320 нм) диодный (1450 нм) |
| Свежие угревые высыпания | Nd:YAG диодный (810 нм) |
Омоложение кожи с применением фракционных лазерных технологий
В 2004 году Д. Манштейн (О. Manstein) и соавт. (США) представили концепцию фракционного фототермолиза с помощью лазера Fraxel. Принцип фракционного фототермолиза заключается в строго дозированном воздействии лазерного луча на микроучастки кожи, расположенные близко друг другу. В основе такой процедуры лежит неабляционное омоложение кожи эрбиевым лазером на стекле с длиной волны 1540 нм.
Его излучение значительно хуже поглощается водой и не вызывает испарения тканей, что и позволяет получать тепловое повреждение на глубине до 1 мм. В коже формируются микротермальные лечебные зоны (МЛЗ), окруженные неповрежденными тканями. Диаметр зоны фотокоагуляции — 100-250 мкм. При лечении обычно используется плотность от 1000 до 2000 мкм. При этом нагревается всего около 20% обрабатываемой зоны, а 80% остается интактной условно, так как в дальнейшем и эта часть зоны также подвергается воздействию.
Фракционный фототермолиз открывает новую страницу в лазерной медицине. С его появлением стала возможной эффективная, нередко схожая с действием традиционных абляционных лазеров и, что важно, безопасная коррекция возрастных изменений кожи.
При этом удается избежать массового, объемного нагрева ткани, что отличает фракционные лазеры от традиционных импульсных лазеров, работающих в средней инфракрасной области спектра, и абляционных лазеров. Сокращается риск необратимого термического повреждения дермы, исключаются такие побочные эффекты, как гипопигментация или рубцевание. При фракционном лечении период восстановления минимален или отсутствует.
В настоящее время используется три подхода к проведению фракционного фототермолиза. Первый заключается во фракционном нагревании и необратимом разрушении эпидермиса и верхнего слоя дермы под действием лазерного излучения, генерируемого Ег:YAG лазером и проходящего через многолинзовую насадку. Этот подход реализован в таких фракционных системах, как Ег:YAG лазер, 1540 нм; Nd:YAG лазер, 1440 нм.
Второй подход основан на использовании фракционной ИК-насадки, направляющей на кожу некогерентное излучение с длиной волны 825-1350 нм и контактным охлаждением. Проходящие через насадку тонкие гипертермические пучки нагревают глубокие слои дермы, приводя к изменению структуры коллагена и подтягиванию кожи.
Третий подход, по определению производителя, основан на подобном фракционному принципе: обработка кожи световыми пучками с высокой плотностью энергии, которые рассеяны среди однородного фонового излучения с низкой плотностью энергии. Эта технология названа производителем Combined Apex Pulse (САР).
Абляционный фракционный фототермолиз
Для фракционного абляционного фототермолиза используются так называемые фракционные С02 и Еr:YAG лазеры, разработанные с целью достижения клинических результатов, сравнимых с применением обычных абляционных лазеров. Данные устройства обеспечивают абляцию эпидермиса и термическое повреждение дермы различной глубины, что способствует более выраженной реакции заживления и сопутствующему дермальному фиброзу.
В итоге наблюдается более существенный клинический эффект, чем при применении неабляционных технологий, а время заживления и риск рубцевания значительно сокращаются по сравнению с результатами применения обычных абляционных лазеров. Излучение абляционных фракционных лазеров обеспечивает клинически видимую коррекцию лицевых морщин, фотоповреждений, постакне и эластичности кожи даже после одного сеанса.
В отличие от традиционных абляционных лазеров здесь есть возможность проводить обработку кожи только под местной анестезией и без интенсивного охлаждения.
Фракционная абляция не вызывает мокнутия кожи, а для ухода за открытой раневой поверхностью требуется 1-2 дня. При наличии в анамнезе рецидивирующего течения berpes simplex перед проведением процедуры рекомендуется противовирусная профилактика. Также возможен профилактический прием антибиотиков при наличии соответствующих показаний. Гипопигментация и перманентное рубцевание не отмечаются.
Неабляционный фракционный фототермолиз
Неабляционный фракционный фототермолиз идеально подходит пациентам с поверхностными и умеренно глубокими морщинами, солнечным лентиго, рубцами, нарушениями структуры кожи или дисхромией, включая хлоазму (Z. Rahman, США, 2005). Для минимизации риска теплового поражения эпидермиса процедуру проводят с охлаждением, часто воздушным или контактным.
Коррекция инволюционных изменений кожи фракционным лазером Er:Glass Очень хорошие результаты в лечении проблем фото- и хроностарения показывает фракционный лазер Еr:Glass (эрбий на стекле) с длиной волны 1540 нм. Лазерное излучение подается на кожу и фракционируется на тонкие лучи (споты) с помощью специальной решетки на линзе.
В работе используется две линзы — плоская 8 мл (500 спотов) и 9 мл коническая (785 спотов), то есть количество микроскопических тепловых ранок может изменяться: от 500 до 785 при воздействии одним пятном, образованным пучком излучения. При различных режимах этот лазер может стимулировать глубокий и неглубокий слои дермы и эпидермиса. Используя этот метод, мы не оказываем глобального воздействия на ткань — травмируется лишь незначительная часть обрабатываемой кожи.
Происходит коагуляция множественных «столбиков» ткани диаметром около 100 мкм, разнесенных на расстояние 500 мкм и проходящих через эпидермис, а также глубоко в дерму на расстояние приблизительно от 500 до 1000 мкм, при этом не повреждается роговой слой эпидермиса, что позволяет исключить риск инфицирования зоны обработки. Этот лазер создает высокий уровень теплового воздействия и коагуляции в пределах фракционных зон, а на окружающих их тканях — равномерно низкий уровень тепловой стимуляции.
Наши собственные клинические исследования применения фракционного Er:Glass (эрбий на стекле) лазера при коррекции инволюционных изменений кожи показывают, что, как правило, улучшение ее текстуры и разглаживание мелких морщин достигается при проведении 3-10 сеансов с интервалом от 2 до 4 недель.
Мы рекомендуем применять следующую схему процедуры неабляционного фракционного фототермолиза:
- Перед процедурой зону лечения следует вымыть мягким моющим средством или очистить с помощью ферментативного или поверхностного химического пилинга.
- Перед лазерным импульсом нужно охладить кожу в течение 2-3 с; применяется контактное или воздушное охлаждающее устройство.
- Выполняем тестовый импульс, чтобы определить оптимальные параметры излучения. При проведении процедуры в области лица тестовые вспышки проводятся в области угла нижней челюсти.
- При определении лечебной дозы облучения исходим из результатов проведенного теста, типа кожи пациента и особенностей обрабатываемого участка.
- Глубина коагуляции зависит от толщины кожи, следовательно, различные зоны требуют различной длительности импульса, энергии и количества проходов.
- Всегда начинаем работать на минимальных уровнях энергии (4-5-6 мДж/микроспот). Если реакция кожи нормальная, можно постепенно увеличивать плотность энергии в микроспоте на единицу. Для работы имеется две линзы: плоская позволяет воздействовать высокими уровнями энергии; рекомендуется при работе с рубцами, на больших плоских поверхностях; коническая применяется для работы на сложных поверхностях.
- В ходе проведения фототермолиза лазерную манипулу перемещаем таким образом, чтобы металлическая пластина была впереди, над зоной лечения в горизонтальном (от центра к периферии) и вертикальном (снизу вверх) направлениях. Линии обработки располагают плотно друг к другу Над каждой из зон осуществляется в общей сложности 2-3 прохода. После процедуры кожа гиперемирована. Величина энергии и длительности импульсов меняются: до 9-15 мДж/пятно, 4-7 мс. Техника работы — скользящая или штампующая.
- По окончании процедуры наносятся фотозащитные средства.
- Интервал между сеансами составляет примерно 3-4 недели, а количество сеансов — от 4 до 10 в зависимости от степени фото- и хроностарения. Для омоложения кожи проводят 3-5 процедур, для коррекции рубцов — 5-8 процедур.
Эффект курсового лечения сохраняется до 1 года. В зависимости от показаний повторять курс рекомендуется не ранее чем через 3-4 месяца.
Побочные эффекты, осложнения В первые несколько дней после сеанса кожа может приобрести бронзовый оттенок за счет меланинсодержащих фрагментов некротизированного эпителия, которые образуются под нетронутым роговым слоем в каждой МЛЗ и постепенно отшелушиваются в течение первой недели, иногда более длительного периода.
Помимо нанесения мягких увлажняющих препаратов, другого ухода за кожей после процедуры обычно не требуется, и большинство пациентов могут сразу вернуться к привычной жизни. Даже при низкой энергии обработка небольшого участка без охлаждения кожи может привести к слишком глубокому ее нагреву. Поэтому, если образуются пузырьки, их обрабатывают соответствующим образом и наносят смягчающую мазь (пантенол). Об отдаленных побочных эффектах, включая гипопигментацию и рубцевание, не сообщалось.
Рекомендации специалистам
- При фракционном фототермолизе можно подбирать энергию, меняя ее уровень от низкого до высокого. Фракционный фототермолиз характеризуется самым коротким периодом восстановления.
- Неабляционный фракционный фототермолиз подходит для кожи IV-VI типа.
- Для улучшения результатов на отдельных участках (например, над глубокими рубцами или морщинами) можно сделать не один, а два прохода.
- Неабляционный фракционный фототермолиз рекомендуется для сглаживания закругленных постугревых рубцов. Однако для лечения втянутых и прямоугольных постугревых рубцов лучше использовать комбинированные схемы: например, пункционное иссечение или подсечение можно сочетать с лазерным воздействием, проводя процедуры в один и тот же день.
Что же выбрать? Начнем с итогов.
- Неабляционные технологии омоложения кожи осуществляют восстановление структуры дермы без видимых повреждений и дефектов эпидермиса, которые появляются при применении абляционных технологий.
- Лазерное излучение видимой части спектра (длина волны 532,680 нм) и ближней инфракрасной (755, 810 нм) рекомендуется использовать для коррекции вторичных возрастных изменений, к которым относятся телеангиэктазии, пигментации, гирсутизм, акне.
- Воздействие инфракрасным излучением с большей длиной волны (1064, 1320, 1450 нм) обеспечивает улучшение внешнего вида кожи, ее структуры и функции путем образования нового коллагена и синтеза внеклеточной матрицы без повреждения эпидермиса.
- Неабляционный фракционный фототермолиз (длина волны 1500, 1540, 1550 нм) отличается значительной клинической эффективностью, применимостью его на любом участке тела, а также возможностью лечения пациентов со всеми фототипами кожи (по классификации Фитцпатрика).
- Наиболее эффективным и в то же время безопасным способом коррекции возрастных изменений (как первичных, так и вторичных) является метод абляционного фракционного фототермолиза, обеспечивающий обновление микроструктуры кожи и короткий срок реабилитации для пациентов.
Отбор пациентов для неабляционного омоложения (фракционного или традиционного) основан на оценке степени фотоповреждения и старения кожи, с обязательным учетом образа жизни пациента, его соматической патологии, гормонального фона.
Идеальный кандидат — это человек в возрасте 35-55 лет с умеренными признаками фотоповреждения и старения кожи.
Хотя надо отметить, что и в более молодом возрасте и при легком фотоповреждении неабляционное фракционное омоложение демонстрирует выраженный эффект.
Для коррекции глубоких морщин и устранения выраженной дряблости кожи неабляционное омоложение почти всегда показано в сочетании с абляционными лазерными методиками или другими инвазивным косметическими методами. Решающим фактором для правильной оценки результатов лазерного омоложения кожи будет реалистичность ожиданий пациента, которые оценивают во время предварительной консультации. И, безусловно, многое решает опыт специалиста, рекомендующего тот или иной метод.































Здравствуйте. Меня интересует подтяжка кожи тела ( ягодицы, руки, бедра, живот). Как убрать ярко выраженную дряблость?